TROMBÓZIS SZAKRENDELÉS
Kedd: 08:30 – 14:30
Tel.: +36 30 907 5235
E-mail: info@praxispont.hu
Cím: Székesfehérvár, Bregyó köz 5.

Trombózis szakrendelés Székesfehérváron
A PraxisPontban kardiológiai szakrendeléseink mellett rövid várakozási idővel elérhető trombózis szakrendelésünk, ahol alapos kivizsgálásra várjuk azokat a pácienseinket, akik trombózison estek át, családjukban több esetben fordult elő trombózis, és/vagy tüdőembólia. Valamint a nőgyógyászati kivizsgálás során felmerült kérdések tisztázására, meddőségi kivizsgálás részeként trombofília vizsgálatok elvégzésére, értékelésére érkezőket is várjuk. Lehetőség van magánrendelőnkben a terhesség során felmerülő trombózis rizikó megelőző terápiájának felállítására. A PraxisPontban mód van a szakorvos kolléga által előírt genetikai és trombózis labordiagnosztikai vizsgálatok elvégzésére, majd azok komplex kiértékelésére a terápia sikeressége, és a további események leghatékonyabb megelőzése céljából.

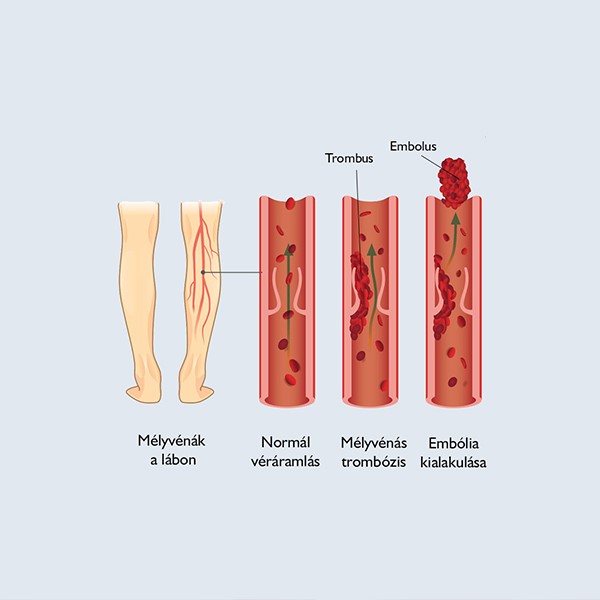
A trombózis kivizsgálása
A betegség akut szakát követően (az első 3 hónap), a trombózis gondozás dönti el a további gyógyszeres kezelés szükségességét. A döntés meghozatalához az ismételt rögképződés valószínűségét és a vérzés lehetőségét szükséges mérlegelni. Ennek során felmérjük a betegség kialakulását kiváltó, provokáló tényezők jelenlétét, a családi trombózishajlamot és az elzáródott vénák állapotát. Panaszok függvényében akár szívultrahang és mellkas CT elvégzése is szükségessé válhat.
Tovább…

Dr. Reskó Ágnes
belgyógyász, kardiológus szakorvos

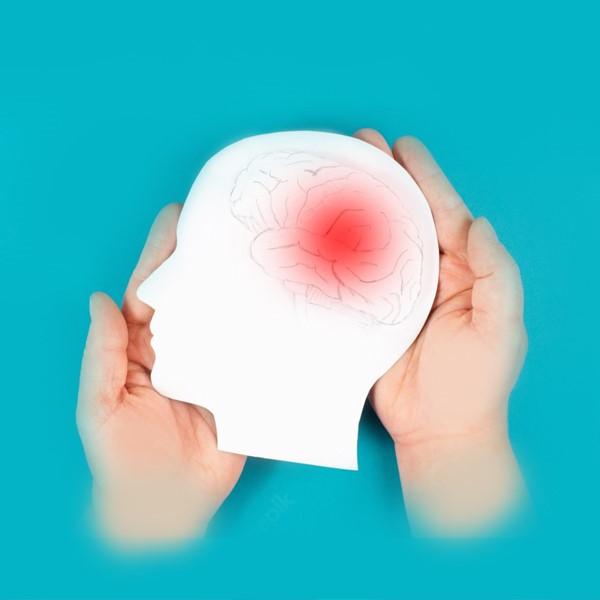
A trombózisról
A vénás tromboembóliás megbetegedések gyakorisága 100-200 eset/100 000 fő évente. Számos esetben a betegség tünetei felismerés és kezelés nélkül maradnak, ami olyan késői szövődmények kialakulását idézi elő, mint például a poszt-trombotikus láb, illetve pulmonális hipertónia. Utóbbi a tüdő verőerek elzáródásának következménye, ami által a kisvérkörben és a jobb szívfélben megnövekedett nyomás alakul ki.
Tovább…
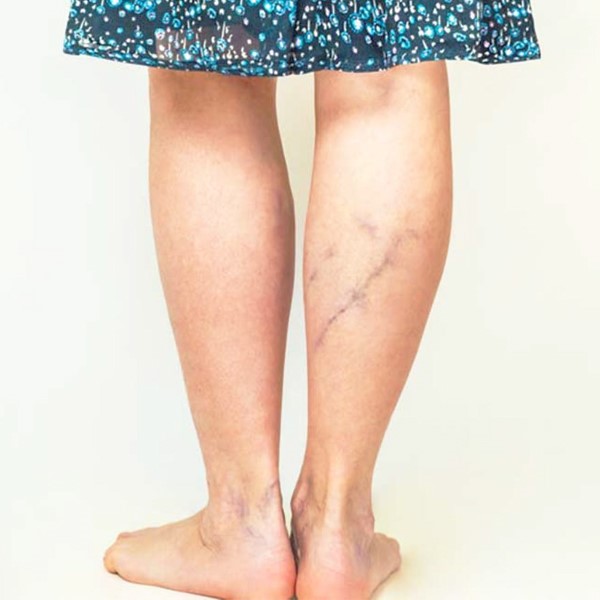
Gondozás
Hosszú évek elteltével a károsodott vénás rendszer következményeként poszt-trombotikus láb alakulhat ki, amely elszíneződéssel, enyhe asszimmetriával, fekélyek kialakulásával, továbbá felszínes érgyulladással járhat. Megelőzésében döntő részt a megfelelő, időben megkezdett vérhígító kezelés mellett a kompressziós harisnya viselése jöhet szóba. Pulmonális hipertónia kialakulása esetén a gondozást országosan kijelölt centrumokban, az erre a szakterületre specializálódott szakemberek végzik.

Értékeink
Hiszünk egy magas színvonalú, a gyógyítás szellemiségét őrző, emberközpontú, magán egészségügyi ellátórendszer megvalósításában. Szívügyünknek tekintjük a gyógyítást, egy hosszú távon működőképes rendszer kiépítését, aminek része a jövő orvos generációjának mentorálása, egyfajta műhelyként alapítottuk meg a PraxisPontot.
